2. Hallux : « sésame ouvre-toi ! »
Anatomiquement, un os sésamoïde[1] se définit comme situé dans l’épaisseur du tendon.
A la manière d’une poulie, Les os sésamoïdes permettent au muscle de former un angle avec l'articulation pour donner au tendon une direction de traction optimale.
La fixation d’un os sésamoïde étant ainsi intrinsèquement liée à celle du tendon, le test et le traitement de l’un ne va pas sans l’autre.
Dans notre exemple, ce qui s’applique aux sésamoïdes de l’hallux vaut aussi pour tous les autres os sésamoïdes et leur tendon respectif. On peut citer la patella (tendon rotulien), l’os pisiforme (tendon fléchisseur ulnaire du poignet) ou les os sésamoïde du pouce[2] et de l’hallux (tendon du court fléchisseur de l’hallux).
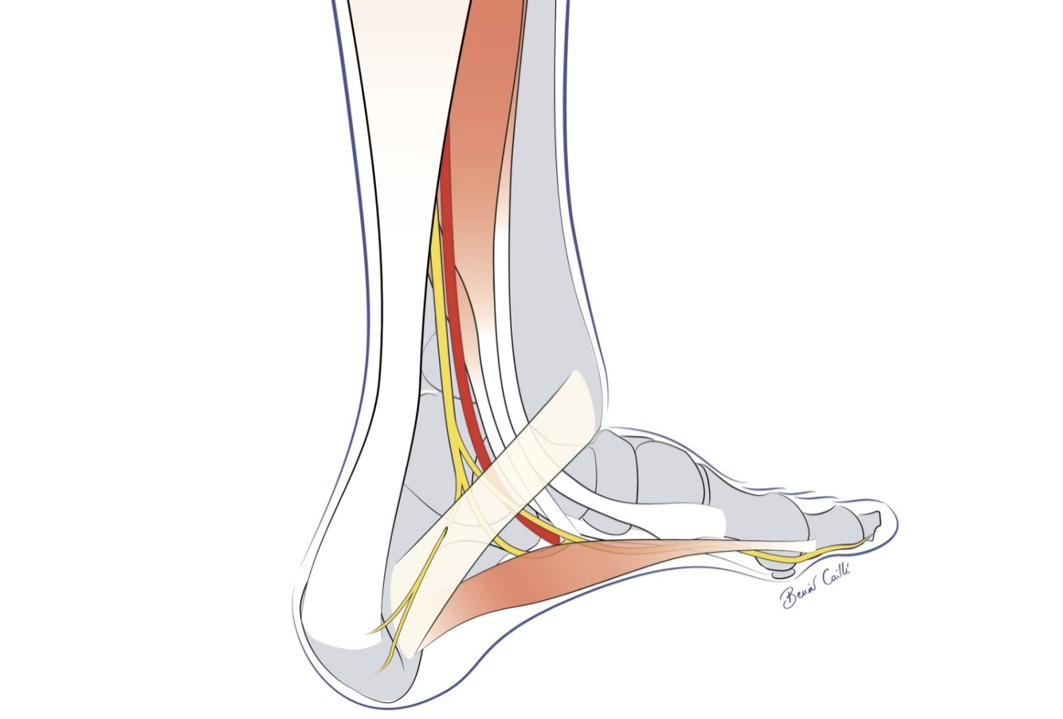
Les sésamoïdes de l’hallux, au nombre de deux, se situent sous le gros orteil, en regard de la tête du premier métatarsien et sont inclus dans le tendon du court fléchisseur de l'hallux[3]. Ils sont fortement sollicités par l’appui du gros orteil, notamment dans la poussée de l’avant-pied.
Du fait de la traction du m. court fléchisseur de l’hallux dirigée vers l’arrière et le dehors, les sésamoïdes[4] tendent à se subluxer latéralement.
Et comme le nerf plantaire médial peut aussi être comprimé par une contracture du m. court fléchisseur de l’hallux, on retrouve souvent cette lésion des sésamoïdes dans les métatarsalgies plantaires, les aponévrosites plantaires et bien entendu les douleurs de l’hallux valgus[5].
Sur le plan postural, une fixation des os sésamoïdes peut aussi générer une « épine irritative » à même de perturber l’appui podal par esquive d’appui sur le gros orteil et d’entrainer ainsi une chaine de dysfonctions ascendante.
[1] De l’arabe simsim et du latin sesamum, qui a la forme d’un grain de sésame. En 180 avant J.C., Galien, fut le premier à les décrire sous ce nom.
[2] Avec le tendon du m. abducteur pour le sésamoïde médial et le tendon du m. adducteur pour le sésamoïde latéral.
[3] Sur le sésamoïde médial s’insère également l’abducteur de l’hallux et sur le sésamoïde latéral l’adducteur de l’hallux. Ces deux os sésamoïdes présentent une face supérieure cartilagineuse répondant à la face inférieure de la tête du premier métatarsien. Ils sont inclus dans un complexe fibro-cartilagineux
[4] Notamment et en premier le sésamoïde latéral.
[5] La sésamoïdite est particulièrement fréquente chez les sportifs, les coureurs ou les personnes avec un pied creux. En cas de suspicion de fracture ou de luxation, une radio doit être demandée.